
Corona-Infektion
Was gibt es Neues?
Spike-Protein im Hirngewebe von Long-COVID-Patienten nachgewiesen
Long-COVID ist ein schwerwiegendes Problem nach Infektionen mit SARS-CoV-2. Die Ursache dieses teilweise sehr schwer verlaufenden Krankheitsbilds ist bislang ungeklärt, therapeutische Strategien fehlen. Die Betroffenen sind den Folgen der Coronainfektion mehr oder weniger hilflos ausgeliefert.
Neue Hinweise zur Ursache von Long-COVID fanden Forschende aus dem Helmholtz-Institut München. Sie untersuchten Gewebeproben und Nervenwasser von Long-COVID-Patienten und führten experimentelle Studien an einem Mausmodell durch. Mit Hilfe eines neuen bildgebenden Verfahrens von Gewebeproben gelang es ihnen das Spike-Protein des Virus direkt im Hirngewebe zu visualisieren.
Die gute Nachricht ist, dass eine Impfung gegen SARS-CoV-2 mit einem mRNA-Impfstoff die Konzentration der Spike-Proteine im Gewebe reduziert. Diese Daten könnten erklären, warum Geimpfte deutlich seltener an Long-COVID erkranken.
Covid-19 bei Kindern – Eine Übersicht
"Although children generally develop mild Covid-19, some can develop severe disease, and so it is important they are protected"!
Eine lesenswerte Übersichtsarbeit zu Covid-19 und Kindern erschien jetzt in Science (Alderton et al. s.u.). Verständlich und prägnant werden in 6 Beiträgen verschiedene Aspekte der akuten Erkrankung, des Entzündungs-Syndroms (PIMs oder MIS-C), der Impfung gegen SARS-CoV-2 und von Long-Covid angesprochen.
Pierce et al. stellen die Frage, warum Covid-19 bei Kindern generell milder als bei Erwachsenen verläuft. Die Mortalität liegt bei Kindern lediglich bei 0.1%. Sie führen den generell milderen Verlauf auf das insgesamt noch „naive“ Immunsystem, eine kompetentere Schleimhautbarriere und einem gewissen Schutz gegen eine überschießende Entzündungsreaktion in der Akutphase der Erkrankung zurück. Sie betonen dennoch die Bedeutung der Impfung auch für Kinder, da Impfungen den einzig effektiven Schutz gegen PIMS, Long-Covid und neue Varianten im Übergang vom pandemischen zum endemischen Infektionsgeschehen darstellen.
Chou und Randolph beschreiben das Entzündungssyndrom MIS-C (PIMS), welches 3-6 Wochen nach der Infektion mit einer Inzidenz von 3/10.000 Kindern und Jugendlichen vorkommt. Am häufigsten sind Kinder zwischen 6-12 Jahren betroffen. Die Mortalität liegt bei 0.8%, in 8% treten Coronaraneurysmata (Aussackungen der Herzkranzgefäße mit dem Risiko eines Infarkts) auf. Die Impfung reduziert das Risiko von MIS-C deutlich.
Kane und McFarland beschäftigen sich mit Long-Covid bei Kindern und Jugendlichen, wobei die Häufigkeit (Prävalenz) je nach Kohorte, Erhebungsmethode und Definition bei 1:4 bis 1:100 liegen soll (Anmerkung: realistisch ist < 5%). Das britische Office of National Statistics (ONS) schätzt, dass in UK immerhin ca. 120.000 Kinder von Long-Covid betroffen sind, wobei die Symptomatik bei ca. 26.000 Kindern länger als ein Jahr anhält. Als Ursache werden Viruspersistenz, Gerinnungsstörungen und Gefäßschäden, Immundysfunktion und Auto-Antikörper diskutiert. Bemerkenswert ist ein Anstieg in der Manifestation eines Typ I Diabetes nach Coronainfektion. Die Impfung schützt effektiv auch vor Long-Covid.
Gurdasani und Pagel fassen das derzeitige Wissen über die Rolle der Kinder in der Übertragung der Erkrankung zusammen. Die Transmission einer Infektion wird durch Exposition, Risiko der Ansteckung und Risiko der Weitergabe bestimmt. Der enge Kontakt in Gemeinschaftseinrichtungen führt zu einer hohen Exposition und Übertragung. Da viele Fälle mild oder symptomlos verlaufen wird die Infektion nicht oder zu spät erkannt und so die Übertragung begünstigt. Durch FFP2 Masken in Schulen, gute Belüftung, häufiges Testen (am besten mit Lolli-PCR-Tests) und eine hohe Impfquote kann die Übertragung effektiv reduziert werden.
Hotez betont die Bedeutung der Impfung für Kinder. Trotz generell milderer Verläufe sind mehr als 1200 Kinder in den USA an Covid verstorben! UNICEF schätzt, dass weltweit mehr als 60.000 Kinder an der Infektion verstarben, wobei eine nicht geringe Dunkelziffer vermutet wird. Die weltweite Zahl der Covid-Todesfälle ist etwa genauso hoch, wie die nach anderen impfpräventablen Erkrankungen wie Meningitis, Hämophilus-Sepsis und Masern.
Cobey und Hensley schließlich beschäftigen sich mit den der Langzeit-Immunität nach SARS-CoV-2 Infektion oder Impfung und betonen die Bedeutung des Langzeitschutz.
Was kommt nach Omikron?
Die Omikron – Welle ist rückläufig. Wie schnell die Welle wirklich gebrochen sein wird ist noch nicht ganz klar, es werden aber schon Öffnungsszenarien oder ein „Freedom-Day“ diskutiert. Für Frühjahr und Sommer sind niedrige Inzidenzen zu erwarten. Aber wie geht es mittel- und längerfristig weiter? Die britische Scientific Advisory Group for Emergencies (SAGE), https://www.gov.uk/government/organisations/scientific-advisory-group-for-emergencies, 18 February 2022 - Collection) ein Beratungsgremien für die britische Regierung ähnlich dem deutschen Expertenrat, hat hierzu Modellierungen, epidemiologische und virologische Erkenntnisse (Evolution des Virus), pharmazeutische Maßnahmen (Wirksamkeit der Impfung, Virustatika), die Impfquote, sowie nicht pharmazeutische Maßnahmen (Masken, Kontaktbeschränkungen, Lock-Down) zusammengefasst. Die Gruppe formuliert 4 Szenarien (Best-Case bis Worst-Case). Manche Punkte wie z.B. die Evolution des Virus lassen sich nur schwer vorhersagen. Die globale Vernetzung der Gesellschaft erfordert weltweit eine möglichst umfassende Immunität gegen das Virus. Sie vermeidet hohe Inzidenzen, die Entstehung von Immun-Escape-Varianten oder Virusvarianten mit erhöhter Virulenz. Klar ist in jedem Fall: Eine hohe Impfquote ist Voraussetzung für einen günstigen Verlauf hin zu einer endemischem Situation. Es ist nicht ausgeschlossen, das die verschiedene Virusvarianten (alpha, delta, omikron) oder neue Varianten in Zukunft koexistieren. Die Covid-19-Erkrankung wird uns dann zwar wie die saisonale Influenza begleiten, wir bleiben aber von massiven Infektionswellen mit hoher Mortalität verschont.
Die Impflücken müssen jetzt geschlossen werden. Ein Viertel der Bevölkerung in Deutschland ist nicht geimpft. Ca. 4 Mio. Kinder unter 5 Jahren können bislang nicht geimpft werden, bei den 5-11 Jährigen liegt die Impfquote erst bei ca.15%!
Etwa 10 Mio. Erwachsene wurden trotz intensivster Aufklärungs- und Beratungskampagnen nicht erreicht. Dies lässt sich wohl nur durch eine Impfpflicht ändern, die zeitnah eingeführt werden muss.
Das Statement der SAGE in deutscher Übersetzung (Original zum Download s.u.):
Scientific Advisory Group for Emergencies (SAGE)
Best-Case-Szenario: Weitere Varianten tauchen auf, aber es gibt keine größeren Veränderungen der Virusantigene, keine Zunahme der Übertragbarkeit oder eine Rückkehr zum Delta-Niveau der intrinsischen Krankheitsschwere. Minimales weiteres Immun-Escape aus aktuellen Impfstoffen und infektionsinduzierter Immunität. Geringfügige saisonale/regionale Ausbrüche aufgrund nachlassender Immunität und geringer antigener Veränderungen. Booster-Impfungen werden jährlich nur für gefährdete Personen empfohlen. Virostatika haben einen signifikanten Einfluss auf Mortalität und Morbidität und bleiben wirksam. In Jahren mit höheren SARS-CoV-2-Wellen treten tendenziell weniger Grippefälle auf.
In den nächsten 12-18 Monaten: Relativ geringes Wiederaufflammen im Herbst/Winter 2022/23 mit geringem Ausmaß an schweren Erkrankungen.
Primär optimistisches Szenario: Die zunehmende globale Immunität führt zu allgemein geringeren Schwere der Corona-Infektion. Infektionswellen werden angetrieben durch Zyklen mit deutlich abnehmender Immunität und/oder dem Auftreten neuer Varianten entweder von Omikron oder anderen Virus-Varianten. Das allgemeine Muster ist eine jährliche saisonale Infektion mit guten und schlechten Jahren, letztere mit hoher Übertragbarkeit und Schweregrad ähnlich wie bei Delta. Schwere Erkrankungen und Todesfälle beschränken sich weitgehend auf gefährdete, ältere Menschen und solche ohne vorherige Immunität. Regelmäßig angepasste Impfstoffe werden jährlich an die gefährdeten Personen und in schlechten Jahren an andere Personen verabreicht. Viele Menschen beteiligen an freiwilligen individuellen Schutzmaßnahmen (Maskentragen in geschlossenen Räumen oder ÖPNV) während der Wellen. Einige Länder schreiben in schlechten Jahren nicht-pharmazeutische Interventionen (z. B. Masken, Abstandsregeln) vor. Antivirale Resistenzen treten auf und schränken den Einsatz ein, bis Kombinationstherapien verfügbar sind.
In den nächsten 12-18 Monaten: Saisonale Infektionswelle im Herbst/Winter mit vergleichbarem Ausmaß und Schwere wie in der derzeitigen Omikron-Welle.
Eher pessimistisches Szenario: Die hohe globale Inzidenz in Verbindung mit der zunehmenden Immunität der Bevölkerung führt zur unvorhersehbaren Entstehung von Varianten über viele Jahre hinweg, mit einer Kombination aus vermehrtem Immun-Escape und größerer Übertragbarkeit im Vergleich zu Omikron, manchmal mehr als einmal pro Jahr und/oder in schlechten Jahren mit einem ähnlichen Schweregrad wie Delta. Bestehende Immunität und aktualisierte Impfstoffe bieten weiterhin einen guten Schutz gegen die meisten schweren Verläufe. Obwohl nicht schwerwiegend, verursachen die wiederholten Infektionswellen ausgeprägte Störungen des öffentlichen Lebens mit unverhältnismäßig starken Auswirkungen auf einige Gruppen, z. B. Kinder in der Ausbildung. Jährliche Impfung für die größte Teile der Bevölkerung mit aktualisierten Impfstoffen. Antivirale Resistenz ist weit verbreitet. SARS-CoV-2-Wellen führen nicht zu einer Verringerung der Influenza; SARS-CoV-2-Wellen überschneiden sich mit den endemischen Influenza-Wellen, was zu einer weiteren Belastung des Gesundheitswesens führt. Freiwillig werden NPI werden nur unzureichend während der Wellen befolgt. Einige Länder verhängen strengere NPIs in schlechten Jahren.
In den nächsten 12-18 Monaten: Das Auftreten einer neuen bedenklichen Variante führt zu einer großen Infektionswelle, möglicherweise kurzfristig und außerhalb des Herbstes/Winters. Schwere Erkrankungen und Sterblichkeit bleiben jedoch auf bestimmte Gruppen konzentriert (niedriger als vor der Impfung) und betreffen in erster Linie ungeimpfte, gefährdete und ältere Menschen.
Worst-Case-Szenario: Eine hohe globale Inzidenz, die unvollständige globale Impfung und die Verbreitung in Tierreservoirs (Anmerkung: SARS-CoV-2 bzw. COVID-19 ist eine Zoonose!) führen zur wiederholten Varianten, auch durch Rekombination (Austausch von genetischem Material zwischen verschiedenen Varianten, die dieselbe Zelle infizieren). Nicht alle Varianten sind gleich schwierig, aber einige zeigen eine erhebliche Immunflucht (Immun-Escape) in Bezug auf die Immunität durch Impfstoffe und frühere Infektionen. Unvorhersehbare Veränderungen in der Art und Weise, wie das Virus Krankheiten verursacht, verändern die Häufigkeit und das Altersprofil schwerer Erkrankungen und der Sterblichkeit, wobei die langfristigen Auswirkungen nach einer Infektion (Long-COVID) zunehmen. Eine flächendeckende jährliche Impfung mit aktualisierten Impfstoffen ist erforderlich. Antivirale Resistenz weit verbreitet. Freiwillige Schutzverhalten ist weitgehend nicht vorhanden und/oder eine Quelle gesellschaftlicher Konflikte. Erheblicher Einsatz von NPIs ist erforderlich, insbesondere dann, wenn neue Varianten die Aktualisierung der Impfstoffe überholen (und/oder die Testverfahren versagen).
In den nächsten 12-18 Monaten: Dies führt zu einer sehr großen Welle von Infektionen mit einer Zunahme an schweren Erkrankungen in weiten Teilen der Bevölkerung, wenngleich die schwersten gesundheitlichen Folgen weiterhin vor allem Nicht-Geimpfte, Alte oder Menschen mit einer schlechten Immunabwehr betreffen.
Übersetzt mit Unterstützung von www.DeepL.com/Translator (kostenlose Version)
COVID-19 – Infektion bei Kindern - Eine gute und eine schlechte Nachricht
Die gute Nachricht – milderer Verlauf bei Omikron!
In einer retrospektiven Studie (Wang et al.medRxiv preprint 2022, s.u.) untersuchten Forschende aus den USA knapp 80.000 Kinder unter 5 Jahre die sich mit SARS-CoV-2 infizierten. Es wurden 3 Zeiträume verglichen:
Delta-Kohorte: 63.203 Kinder von 1.9. - 15.11. 2021 die sich mit Delta infizierten.
Delta-2 Kohorte: 9188 Kinder die sich mit Beginn der Wintersaison, in der Zeit vom 16.- 30.11.2021 mit der weiterhin dominanten Deltavariante infizierten.
Omikron-Kohorte: 7201 Kinder die sich vom 26.12.2021 bis 6.1.2022 mit der dann dominanten Omikron-Variante infizierten.
Nach statistischer Korrektur für demografische, sozi-ökonomische und medizinische Faktoren wurden die Gruppen verglichen.
Das Risiko für eine schwere Corona-Erkrankung war in der Omikron-Kohorte geringer als in beiden Delta-Kohorten:
Ambulante Notfallbehandlung 18.83%(Omikron) vs. 26.67% (Delta)
stationäre Behandlung 1.04% (Omikron) vs. 3.14% (Delta
intensivmedizinische Therapie 0.14% (Omikron) vs. 0.43% (Delta)
mechanische Beatmung 0.33% (Omikron) vs. 1.15% (Delta).
Zwischen den beiden Delta-Kohorten fanden sich keine Unterschiede.
Bei Kleinkindern scheint eine Infektion mit der Omikron-Variante milder zu verlaufen als mit Delta.

Die schlechte Nachricht – Diabetesrisiko nach COVID erhöht!
Diabetes Typ 1 ist eine Autoimmunerkrankung, von der man weiß, dass sie durch virale Infektionen getriggert werden kann. In Deutschland erkranken jährlich etwa 3500 Kinder, in den USA werden jährlich 18.200 neue Fälle von Diabetes Typ 1 bei Kindern und Jugendlichen diagnostiziert.
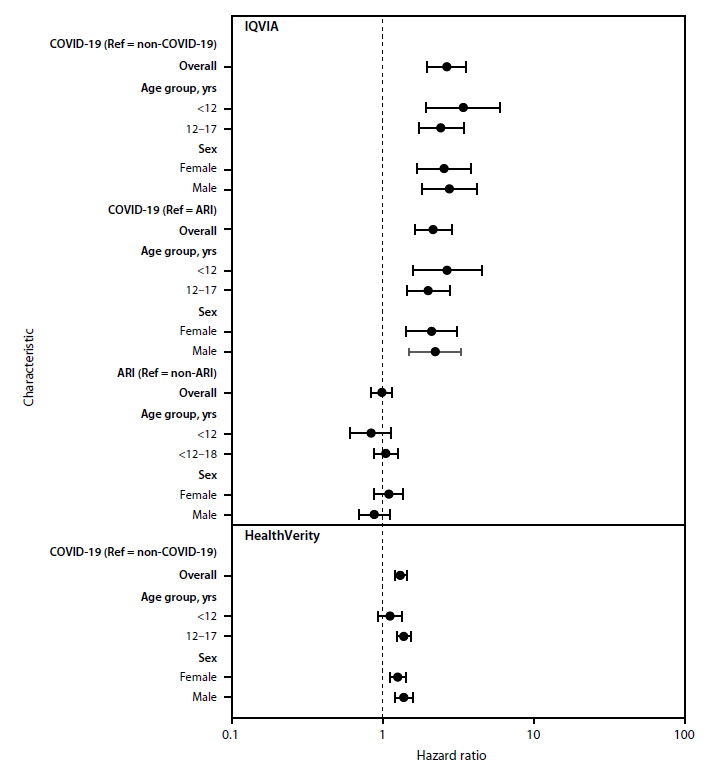
In einer US-amerikanischen retrospektiven Studie (Barrett et al. MMWR CDC 2022, s.u.) wurde die Manifestation eines Diabetes Typ 1 mindestens 30 Tage nach einer COVID-19 Infektion analysiert. Hierzu wurden für den Zeitraum 1.3.2020 bis 28.6.2021 die Daten aus zwei großen US-amerikanischen Versicherungs-Datenbanken verwendet.
Von 80893 Kindern mit Covid-Infektion aus Datensatz1 (IQVIA) wurden 0.7% wegen Covid im Krankenhaus behandelt, das Durchschnittsalter lag bei 12.3 Jahren. Von 439.439 Kindern mit Covid-Erkrankung aus Datensatz 2 (HealthVerity) mussten 0.9% hospitalisiert werden, hier lag das Durchschnittsalter bei 12.7 Jahren.
Die Inzidenz der Diabeteserkrankung wurde zwischen Covid-Erkrankten und Nichtinfizierten Kinder während der Pandemie und davor verglichen. Zusätzlich wurde der Einfluss anderer viraler Atemwegserkrankungen (ARI = Acute Respiratory Infection) analysiert. Für alle Patientengruppen wurde die Diabetes-Inzidenz auf 100.000 Personenjahre berechnet.
In Datensatz 1 wurde eine Inzidenz von 316 / 100.000 pro Jahr in der COVID-Gruppe, von 118 / 100.000 pro Jahr in der NON-COVID-Gruppe, von 126 in der ARI-Gruppe vor der Pandemie und von 125 in der NON-ARI-Gruppe vor der Pandemie ermittelt. Das Diabetes-Risiko war in der COVID-Gruppe 166% höher (Hazard Ratio 2.66) als in der NON-COVID-Gruppe und um 116% höher (Hazard Ratio 2.16) als in der ARI-Gruppe vor der Pandemie. Es fanden sich keine Unterschiede im Krankheits-Risiko zwischen der ARI- und Non-ARI-Gruppe.
Im Datensatz 2 fanden sich ein ähnliches, wenn auch wahrscheinlich auf Grund methodischer Unterschiede etwas geringer ausgeprägtes Risiko nach COVID einen Diabetes zu entwickeln.
Als Konsequenz aus den Ergebnissen fordern die Autoren zur Impfung von Kindern auf, um das Risiko eines Diabetes Typ 1 nach COVID-Erkrankung zu reduzieren.
Wie schwer erkranken Kinder an COVID-19?
Bei den meisten Kindern verläuft eine Infektion mit SARS-CoV-2 relativ mild, manche Kinder bleiben sogar symptomfrei. Aber was heißt das? Symptome, die einer schweren Grippe gleichen, wie z.B. hohes Fieber, Gliederschmerzen, Abgeschlagenheit oder Kopfschmerzen zählen zum leichten oder moderaten Verlauf einer SARS-CoV-2 Infektion! Definitionsgemäß beinhaltet ein „schwerer Verlauf“ Atemnot, Sauerstoffbedarf, neurologische Symptome, intensivmedizinischen Therapien (Beatmung, Kreislaufunterstützung, ECMO) und auch das PIMS (Pediatric Inflammatory Multisystem Syndrome), ein schweres Entzündungs-Syndrom, welches in zeitlichem Abstand von bis zu 6 Wochen nach einer (auch symptomarmen) Infektion auftreten kann. Ein schwerer Verlauf führt also zur stationären Aufnahme in eine Klinik.
Wie häufig ist ein „schwerer Verlauf“? Dies zu quantifizieren ist nicht einfach. Studien hierzu untersuchen z.T. sehr verschiedene Kollektive, repräsentative Daten sind schwer zu erheben und können sich national oder sogar schon regional unterscheiden. Interessant ist in jedem Fall aber die Größenordnung, liegt sie im Prozent- oder Promillebereich, oder sogar noch niedriger?
Diese Fragestellung untersuchte eine Arbeitsgruppe von Kindernotfall-Medizinern in einer prospektiven internationalen Studie (Funk et al. JAMA 2022, download s.u.). Von 7. März 2020 bis zum 15. Juni 2021 wurden 10382 Patienten aus 8 Ländern (Argentinien, Canada, Costa Rica, Italien, Paraguay, Singapur, Spanien, USA) in die Studie eingeschlossen. Davon wurden 3222 (31%) bei der Vorstellung in der Kinderklinikambulanz positiv getestet. Darunter viele Kleinkindern, der Altersmedian lag bei 3 Jahren. Vorerkrankungen hatten 484 (15%) der positiv getesteten Patienten. Stationär behandelt wurden 685 der 3222 Kinder (21.3), davon 91 (13.3%) direkt auf der Intensivstation. Von den zunächst ambulant behandelten Kindern wurden 50 hospitalisiert, davon hatten 12 einen schweren Verlauf.
Insgesamt wurde in dem untersuchten Kollektiv bei 107 Patienten (3.3%) ein schwerer Verlauf mit Beatmung, Kreislaufunterstützung etc. verzeichnet, ein Kind benötigte ECMO, 4 Kinder verstarben.
Die Grafik zeigt das Untersuchungskollektiv und den Verlauf der Erkrankung der 3222 pos. getesteten Patienten.

In der statistischen Analyse konnten Risikofaktoren für einen schweren Verlauf ermittelt werden. Hierzu zählen: Alter > 5 Jahre, chronische Erkrankungen, eine schwere Lungenentzündung in der Vorgeschichte, Symptomdauer bei Vorstellung 4-7 Tage. In den USA (62.3% des Kollektivs) hatten die Kinder häufiger einen schweren Verlauf als in Canada, Costa Rica oder Spanien. Im Vergleich zu den negativ getesteten Kindern, die als Kontrollgruppe dienten, zeigte sich bei Kindern mit Coronainfektion im Vergleich zu anderen Infektionskrankheiten häufiger ein schwerer Verlauf.
Andere große internationale, teils retrospektive Studien kommen zu vergleichbaren Ergebnissen. Ein niedriger einstelliger Prozentsatz von Kindern erkrankt an SARS-CoV-2 so schwer, dass sie intensivmedizinisch behandelt werden müssen. Die Mortalität ist glücklicherweise sehr niedrig, aber nicht Null!
Die Daten dieser und anderer Studien stützen die Empfehlung zur Impfung von Kindern ab dem Alter von 5 Jahren. Die Impfung bringt jedem Kind einen individuellen Nutzen, da sie gut gegen einen schweren Verlauf mit COVID-19 schützt. Dabei sind als zusätzliche Komplikation auch Long-Covid-Symptome zu berücksichtigen, die in einigen Prozent selbst bei wenig symptomatischen Kindern auftreten können. Mit dem Impfstoff von BionTech (Comirnaty 10/30µg) steht ein wirksamer und sicherer Impfstoff zur Verfügung.
Warum jetzt die "Omikron-Welle"?
Die Omikron-Variante des SARS-CoV-2 Virus breitet sich weltweit rasant aus. Die Übertragbarkeit dieser Variante wurde jetzt in einer dänischen Studie, die vorab als Pre-Print veröffentlicht wurde, analysiert (Lyngse et al. medRxiv preprint 2021, download unten). Untersucht wurde die Übertragung des Virus innerhalb eines Haushalts, dabei wurde nach Impfstatus (nicht, 2fach, geboostert) und nach den Virusvarianten (Delta, Omikron) differenziert. Die Krankheitsschwere oder gar Krankenhauseinweisungen waren nicht Gegenstand der Studie.
Im Zeitraum 9.12. bis 21.12.21 wurden 2225 primäre Omikron-Infektionen und 9712 primäre Delta-Infektionen eingeschlossen. Bei Omikron waren potentiell 4718, bei Delta 23156 Übertragungen im Haushalt möglich. Alle Altersgruppen waren vertreten. In "Omikron-Haushalten" betrug die "Secondary Attack Rate" (SAR) bei Ungeimpften 29%, bei vollständig Geimpften 32% und mit Booster 25%. In "Delta-Haushalten" lagen die entsprechenden Werte bei 28%, 19% und 11%.
Die folgende Tabelle beschreibt die Wahrscheinlichkeit einer Ansteckung ausgedrückt als Odds Ratio (OR). Die vollgeimpften Personden gelten als Referenz. Bei Omikron (linke Spalte) findet sich kein Unterschied zu Ungeimpften, aber eine Reduktion der Übertragung um fast 50% nach Booster-Impfung. Bei Delta ist die Wahrscheinlichkeit der Übertragung auf Ungeimpfte mehr als doppelt (Odds Ratio OR 2.31) so hoch, nach Booster reduziert sie sich um mehr als 60%.

Wie sieht die Übertragbarkeit in Relation zu Delta aus? Ungeimpfte haben mit beiden Varianten etwa die gleiche Wahrscheinlichkeit einer Infektion. Geimpfte infizieren sich mit 2.6 fach größerer Wahrscheinlichkeit mit Omikron im Vergleich zu Delta, die Relation steigt bei Geboosterten auf 3.7.
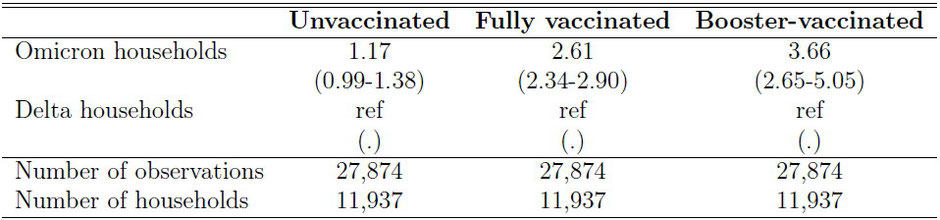
Das bedeutet NICHT, dass die Impfung bei Omikron nicht schützt! Die Wahrscheinlichkeit sich anzustecken ist nach Booster nur etwa halb so groß im Vergleich zu Ungeimpften oder 2fach-Geimpften. Aber eben deutlich höher als bei Delta in diesen Konstellationen.
Erstaunlicherweise fand sich zwischen den beiden Varianten bei Ungeimpften kein Unterschied in der Übertragbarkeit. Dies bedeutet, das "Omikron" eine Immun-Escape-Variante ist, aber ansonsten keine gesteigerte "Fitness" aufweist. Auch scheinen andere Studien auf eine geringere Pathogenität hinzuweisen. Schwere Verläufe die eine Krankenhausbehandlung notwendig machen finden sich seltener.
Die Omikron-Welle muss durch eine Kombination aus Booster-Impfung, Schutz vor Übertragung z.B. durch Masken und Kontaktreduktion konsequent bekämpft werden! Vielleicht kommen wir dan ähnlich glimpflich davon wie Südafrika.
Die 4. Welle hat uns voll erfasst - kann man noch etwas tun?
Die Inzidenzwerte steigen steil auf Rekord-Niveau, die Intensivstationen füllen sich mit Ungeipften, sehr alten Menschen oder Patienten, die auf Grund einer Grunderkrankung keinen ausreichenden Impfschutz aufbauen können. Die Todesfälle nehmen zu. Das Virus zirkuliert unter Ungeimpften, den Jugendlichen und Kindern und erfasst so auch vulnerable Altersgruppen. Bereits seit dem Sommer war unter Experten klar, dass die aktuelle Impfquote in Deutschland für die deutlich ansteckende Delta-Variante nicht ausreicht. Andere Länder, z.B. Dänemark oder Spanien waren besser. Hier sind insbesondere die Alten praktisch vollständig geimpft, so dass die Maßnahmen zur Kontaktbeschränkung teils vollständig aufgehoben werden konnten. Deutschland muss jetzt sofort reagieren, um eine erneute katastrophale Situation wie im letzten Winter noch abzuwenden. Es müssen sofort Maßnahmen ergriffen werden:
- Boostern -
- Impfquote rasch verbessern -
- 2 G flächenddeckend -
- Kontakte reduzieren -
- allgemeine Vorsicht! -
Lesen Sie hierzu das Strategiepapier führender Epidemiologen, Virologen und Modellierer, welches federführend von Viola Priesemann jetzt veröffentlicht wurde.
12.11.21
Was bringt jetzt ein Lockdown?
Eine Gruppe von Epidemiologen und Mathematikern hat die Effekte von sogenannten „Nicht-pharmakologischen Interventionen“ (NPI) wie Masken, Kontaktbeschrän-kungen, Schul- und Betriebs-schließungen, Ausgangsbeschrän-kungen etc., auf die zweite Infektionswelle in Europa analysiert (Sharma et al. medRxiv preprint doi: https://doi.org/10.1101/2021.03.25.21254330, preprint bislang ohne Review-Verfahren, download s.u.)
In dem Zeitraum vom 1.8.20 bis 9.1.21 wurde in 114 Regionen in 7 Ländern (Österreich, Tschechien, England, Deutschland, Italien, Niederlande, Schweiz) Daten zu Dauer und Art der Interventionen erhoben und mit den gemeldeten Infektionen abgeglichen. Da die Interventionen vielfach zeitlich versetzt eingeführt wurden und große Datenmengen zur Verfügung standen, war es möglich eine sehr robuste Analyse des Infektionsgeschehens abzubilden.
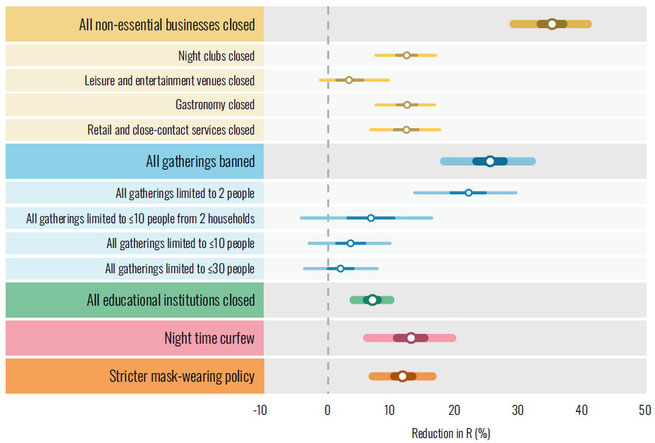
Im Vergleich zur ersten Welle hatten die Interventionen der zweiten Welle geringere Effekte. Die strengen Nicht-pharmakologischen Interventionen (NPI) führten während der ersten Welle in ihrer Gesamtheit zu einer Reduktion des R-Wertes um 76-82% (von 3,3-3,8 auf 0,7-0,8), in der 2. Welle nur um durchschnittlich 56% (von 1,7 auf 0,7).
Dies dürfte einerseits auf die bereits allgemein akzeptierten und umgesetzten Verhaltensweisen (Maske, AHA-Regeln etc.) zurückzuführen sein dürfte, andererseits wurden in der 2. Welle auf Grund allgemeiner „Coronamüdigkeit“ angeordnete Maßnahmen möglicherweise nicht mehr so streng befolgt, wie dies in der ersten Welle zu beobachten war.
In der 2. Welle wurde den größte Effekt auf den R-Wert bei Betriebsschließungen beobachtet, die zusammengenommen den R-Wert um 35% senkten. Die Gastronomie, Nachtclubs, wie auch Einzelhandel und körpernahe Dienstleistungen (Friseure) trugen mit jeweils 12%. Die Schließung von Freizeiteinrichtungen wie Zoos, Museen und Theater hatte einen geringen Effekt (3%). Hocheffektiv war mit 26% hingegen das komplette Verbot von Versammlungen, inklusiv privater 1:1 Kontakte.
Nächtliche Ausgangsbeschränkungen führten zu einer Reduktion des R-Wertes um 12%.
Während in der ersten Welle die Schließung von Schulen und Universitäten einen starken Effekt hatte, war dieser in der 2. Welle mit 7% geringer. Möglicherweise haben die bereits implementierten Sicherheitsmaßnahmen und Verhaltensänderungen (Gruppentrennung, Distanzierung, Belüftung, Maske, Testung) zur Vermeidung von Ansteckungs-Clustern beigetragen.
Aktuell wird von Teilen der Politik und der Gesellschaft ein „harter Lockdown“ gefordert. Nach den hier vorgestellten Ergebnissen wäre dies hocheffektiv und würde den R-Wert um 52% reduzieren.
Es muss jetzt schnell gehandelt werden. Die Infektionszahlen sind hoch, es erkranken zunehmend Jüngere schwer, die Intensivstationen sind voll. Die Mortalität bei beatmeten Patienten ist anhaltend hoch! Es sterben nicht mehr nur die 80 Jährigen, das Durchschnittsalter der Intensivpatienten liegt jetzt bei 60 Jahren.
Warten Sie nicht auf das neue Intektionsschutzgesetz, reduzieren Sie jetzt Ihre Kontakte soweit es geht. Das heißt nochmal Verzicht! So könnte die 3. Welle gebrochen und gemeinsam mit den Impfungen perspektivisch im Sommer wieder ein weitgehend normales Leben ermöglicht werden.
Impfungen von Kindern gegen SARS-CoV-2 in absehbarer Zeit möglich!
Presseerklärungen von BionTech/Pfizer und dem Verband der forschenden Arzneimittelhersteller (vfa) (Download unten) beschäftigen sich mit Impfungen von Kinder gegen SARS-CoV-2. Eine Phase III - Studie zur Effektivität und Sicherheit des BionTech-Impfstoffs an 12-15 Jährigen zeigte sehr ermutigende Ergebnisse. Die Antikörperspiegel waren nach Impfung noch höher als die schon sehr guten Spiegel nach Immunisierung junger Erwachsener. In der Placebogruppe erkrankten 18 von 1129 Teilnehmern, in der Impfstoffgruppe keiner der 1131 Teilnehmer. Auch wenn in der Realität sicher nicht von einer 100% Wirksamkeit ausgegangen werden kann, so wird die Wirksamkeit in der gleichen Größenordnung wie bei Erwachsenen liegen. BionTech wird nach offizieller Publikation der Ergebnisse die Erweiterung der Zulassung auf die Altersgruppe 12 - 15 Jahre beantragen. Die Genehmigung der EMA könnte im Herbst vorliegen. Weitere Studien verschiedener Hersteller, teils auch bei jüngeren Kindern bis hinunter zum Säuglingsalter, sind unterwegs oder werden zeitnah starten.
Neben der Wirksamkeit ist gerade bei Kindern ein sehr hoher Anspruch an die Sicherheit der Impfung zu stellen. Hierzu sind die Ergebnisse weiterer Studien und die Erkenntnisse bei Erwachsenen und Jugendlichen zu berücksichtigen. Es ist noch ein weiter Weg bis zur breiten Anwendung von SARS-CoV-2 Impfungen bei Kindern!
Sozialministerium gibt eine Klarstellung zum Umgang mit Krankheitssymptomen heraus!
Der Umgang mit milden Krankheitssymptomen, wie Schnupfen oder gelegentlichem Husten wird in den Kitas sehr unterschiedlich gehandhabt. Die aktuelle Hygieneverordnung des Sozialministerium hat zu einer "Corona-Schnelltest-Welle" geführt. Die Betreuung von Kindern mit minimalster Symptomatik wurde nur noch nach negativem Coronatest akzeptiert. In einem Rundbrief hat das Ministerium die Regeln präzisiert. Bevor Sie mit ihrem Kind zu uns zum Testen kommen, sprechen Sie bitte die Einrichtung auf die präzisierte Verordnung an. Der Test ist für die Kinder unangenehm! Wenn es sein muss, wird dies den Kindern zugemutet und der Test selbstverständlich durchgeführt. Allerdings werden wir nicht dauerhaft mehr als dreißig Tests pro Tag durchführen können, wie dies in den letzten Tagen erforderlich wurde.
Hier können Sie sich die Klarstellung des Ministeriums herunterladen.

Virusvariante B.1.1.7 – Ist eine Öffnung trotzdem möglich?
Dänemark ist mit 5.8 Mio. Einwohnern ein kleines Land. Es hat ein exzellentes Gesundheitswesen. Die Gesundheitsbehörden und die wissenschaftlichen Labore sind gut aufgestellt und arbeiten eng zusammen. So werden etwa 50% aller positiven Proben von COVID-19 Patienten sequenziert, mit alarmierenden Ergebnissen: Die britische Variante B.1.1.7 ist auf dem Vormarsch und verbreitet sich bereits seit Januar rapide (Kai Kupferschmidt Science 2021). Die Zahlen verdoppelten sich im Januar jede Woche. Die Variante ist um das 1.55 fache ansteckender als das normale Virus. So entwickelt sich unbemerkt und versteckt hinter den rückläufigen Infektionszahlen eine neue Welle. Dänemark könnte ein Modell für den Verlauf in Deutschland sein, bei uns ist das Gleiche zu erwarten. Auch hier sind laut RKI bereits 5.8% der Infektionen durch B.1.1.7 verursacht. Unter den rückläufigen Infektionszahlen verbirgt sich auch bei uns bereits die ansteigende Flanke einer neuen Welle mit B.1.1.7. Solange nicht wenigstens die vulnerablen Bevölkerungsteile durch eine Impfung effektiv geschützt sind, wäre eine dritte Welle, vergleichbar mit der Situation in Großbritannien, fatal. Wir werden uns nicht auf ein rasches Ende des Lockdowns einstellen können.

Sputnik V – Erste Daten der Phase III Studie zu russischem Impfstoff veröffentlicht
Der russische Impfstoff „Sputnik V“, benannt nach dem ersten sowjetischen Satelliten, wird schon seit Herbst 2020 in Russland eingesetzt. Zu diesem Zeitpunkt waren lediglich erste Verträglichkeits- und Labordaten zu Antikörper-Titern in der Phase I und II vorliegend, dennoch erhielt der Impfstoff als Erster weltweit – auch aus Prestigegründen – eine Notfallzulassung. Dieses Vorgehen wäre aus Sicherheitsgründen in Deutschland oder Europa nicht möglich gewesen und wurde heftig kritisiert. Jetzt sind erste, noch vorläufige Daten aus der Phase III nach peer-review Verfahren in der renommierten Fachzeitschrift „The Lancet“ (Download unten) veröffentlicht worden.
„Sputnik V“ ist, wie auch der britische Astra-Zeneca Impfstoff der Universität Oxford, ein Vektor-Impfstoff. Hier werden harmlose nicht vermehrungsfähige Adenoviren gentechnisch so manipuliert, dass sie den “Bauplan“ für ein Eiweißmolekül enthalten, welches von den menschlichen Zelle als Antigen produziert wird, um eine Antikörperbildung zu induzieren. In diesem Fall gegen das Spike-Protein des SARS-CoV-2 Virus, welches für die Übertragung des Virus essentiell ist. Manchmal besteht bereits vor einer Impfung eine gewisse Immunität gegen Adenoviren, dann wirkt die Impfung weniger gut. Um diesem Effekt zu begegnen enthält „Sputnik V“ zwei verschiedene Adenoviren: rAD26 und rAD5, welche nacheinander in der ersten und zweiten Dosis geimpft werden.
Die Phase III Studie zur Wirksamkeit wurde als randomisierte Doppelblind-Studie“ von September bis November 2020 über 3 Monate in Moskau durchgeführt. 16501 Erwachsene von 18 bis über 60 Jahre (10,8% älter als 60) erhielten das Verum , 5476 Menschen ein Placebo.
Jetzt wurde eine Interim Analyse zur Wirksamkeit in „The Lancet“ veröffentlicht. Die Effektivität des Impfstoffs wurde mit 91.6% berechnet, dies liegt in der gleichen Größenordnung wie bei den in Deutschland bereits zugelassenen mRNA-Impfstoffen von BioNTech und Moderna und über der Wirksamkeit des Astra-Zeneca Impfstoff. Die berichteten Nebenwirkungen sind insgesamt vergleichbar und betreffen vor allem Fieber, Abgeschlagenheit, Kopfschmerzen und Schmerzen an der Einstichstelle.
Leider entsprach der Umgang mit dem Impfstoff in Russland nicht unseren strengen Kriterien, was dem Vertrauen in den Impfstoff und der Glaubwürdigkeit der russischen Behörden geschadet hat. Russland hat inzwischen einen Antrag auf Zulassung bei der europäischen Arzneimittelbehörde EMA gestellt. Hier werden die Originaldaten aus der Studie genau analysiert werden. Sollte der Impfstoff die strengen Zulassungskriterien erfüllen, stünde ein weiterer gut wirksamer Impfstoff in Europa zur Verfügung. Von Vorteil für die Impfkampagne wäre die einfachere Handhabung des Impfstoffs, die keine Kühlung bei – 70°C erfordert.

Daten der BioNTech - Studie nach Review veröffentlicht!
Die Ergebnisse der BioNTech Impfstoffstudie mit der Vaccine BNT162b2 sind im New England Journal of Medicine (s.u.) veröffentlicht und somit für alle zugänglich. Mehr als 37.000 Menschen im Alter von 16 bis 91 Jahren nahmen an der Studie teil, 18.860 erhielten den Impfstoff, die andere Hälfte ein Placebo. In der Verumgruppe erkrankten 8 Studienteilnehmer an COVID-19 in der Placebogruppe waren es 162. Die Wirksamkeit ist mit etwa 95% sehr gut. Die Nebenwirkungen waren erfreulicherweise überschaubar. Die Probanden klagten zumeist über kurzdauernde Schwellungen und Schmerzen an der Einstichstelle, Kopfschmerzen, Müdigkeit und Fieber. Die Nebenwirkungen betrafen eher jüngere als ältere Studienteilnehmer. Nach Impfungen treten die meisten Nebenwirkungen nach relativ kurzer Zeit auf. Sehr seltene Nebenwirkungen, deren Häufigkeit unter dem Promillebereich liegen, können in dieser Studie nicht sicher erkannt erfasst werden. Immerhin konnten in dieser großen Phase III-Studie Nebenwirkungen, die in der Häufigkeit von 0.01% liegen mit einer Wahrscheinlichkeit von 83% erkannt werden. Für Nebenwirkungen die unter einer Inzidenz von 1:10.000 liegen sind immer Nachbeobachtungen nach Zulassung des Impfstoffes im Rahmen der üblichen Impfüberwachung (Phase IV) erforderlich.
Kinder, Schwangere und Immunsupprimierte Personen nahmen nicht an der Studie teil. Nachdem nun in einem großen "Normalkollektiv" die gute Wirksamkeit und Sicherheit des Impfstoffs gezeigt werden konnten, plant BioNTech weitere Studien mit Kindern, Schwangeren und immunsupprimierten Patienten.
BNT162b2 ist ein sog. mRNA-Impfstoff. Erstmals konnte jetzt die Effektivität und Sicherheit dieses neue Wirkprinzips eindrucksvoll gezeigt werden. Die Geschwindigkeit der Entwicklung war enorm. Am 10. Januar 2020 wurde die Gensequenz von SARS-CoV-2 veröffentlicht und die Entwicklung begann. Nach nur 11 Monaten steht nun ein effektiver Impfstoff zur Verfügung. Das Wirkprinzip wird sich auch auf andere Viruserkrankungen anwenden lassen. So besteht die Hoffnung, dass zukünftige Pandemien rasch und wirksam bekämpft werden können.
Mehr zum Thema Corona-Impfstoffe, insbesondere zu mRNA-Impfstoffen, können Sie in ARD-Audiothek über die Podcast-Reihe "Synapsen" erfahren. Dort findet sich ein sehr hörenswerter Beitrag von Prof. Florian Krammer. Er ist Österreicher und forscht an der Icahn School of Medicine at Mount Sinai University New York. Der Titel: "Corona-Impfstoffe: Ein Triumpf der Forschung" veröffentlicht am 2.12.20

Die Akademie der Wissenschaften "Leopoldina" hat eine neue Ad-hoc Stellungnahme zur aktuellen Corona-Situation herausgegeben. Es wird eine deutliche Verschärfung des Lock-Downs gefordert, um die Infektionszahlen rigoros zu senken. Das Gesundheitssystem, insbesondere die Intensivmedizin kommen an ihre Belastungsgrenzen. Täglich sterben viele hundert Menschen. In der letzten Woche, so ist es im Statement nachzulesen, starben mehr Menschen als Jahr 2019 im deutschen Straßenverkehr. Wir müssen unsere Kontakte weiter einschränken.
Die Ausführungen der Wissenschaftler sind in ihrer Klarheit eindrücklich! Lesen Sie die Stellungnahme im Original.


Der aktuelle "Lock down light" wird kontrovers diskutiert. Warum werden bestimmte Bereiche geschlossen (Gastronomie, Hotels, Freizeitsport), während andere (Schulen, Kitas) offen bleiben? Diese Entscheidung fällt die Politik, wissenschaftliche Daten zum Ansteckungsgeschehen können nicht alle Fragen schlüssig beantworten. Aktuell lassen sich weniger als 25% der Ansteckungen aufklären, es sind zu viele! Viele epidemiologische Studien bilden spezielle Verhältnisse ab (z.B. Heinsberg-Studie), sind unter den Restriktionen eines "Lock downs" erhoben worden oder methodisch ungenügend.
Hier bringt nun eine Untersuchung aus Indien neue Erkenntnisse aus dem realen Leben, wobei natürlich kulturelle Besonderheiten berücksichtigt werden müssen.
Die exzellente Arbeit ist jetzt nach Begutachtung im renommierten Journal "Science" erschienen, nach dem sie bereits auf Pre-Print-Servern zugänglich war (Laxminarayan et al., Science 370, 691-697, 2020). Die Arbeit analysiert die Pandemie in den beiden südindischen Staaten Andhra Pradesh und Tamil Nadu, in denen 127,8 Mio. Menschen leben. Das Gesundheitswesen ist nicht mit dem der Industriestaaten vergleichbar, stellt aber in der Fläche die Grundversorgung der Bevölkerung auf einem gutem Niveau sicher. Die organisatorischen Veraussetzungen für die Kontaktverfolgung von SARS-CoV-2 Infizierten sind für beide Staaten gewährleistet. Die indischen Epidemiologen haben nun in einer akribischen und sehr umfangreichen Arbeit über den Zeitraum März bis Anfang August 2020 die Daten von 84.965 gesichert Infizierten und 575.071 direkten Kontaktpersonen analysiert. Was sind die wichtigstenn Ergebnisse?
Wenn enge soziale oder physische Kontakte ohne Schutzmaßnahmen vorlagen, betrug die Wahrscheinlichkeit einer Ansteckung, die Secondary Attack Rate 10,7%, bei Alltagskontakten lag sie bei 4,7%.
71% der Infizierten steckten keine andere Person an! Im Umkehrschluss bedeutet dies, dass weniger als ein Drittel der Infizierten die Verbreitung des Virus vorantreiben. Die vorliegende Arbeit bestätigt die These der "Super-Spreader". Eine Minderheit von Infizierten mit z.B. hoher Viruslast, vielen engen Kontakten etc., sind für die Ausbreitung der Infektion ursächlich. Sie führen zu sogenannten "Clustern", die wenn nicht rechtzeitig erkannt und isoliert, die Infektion exponentiell verbreiten.
Kinder und Jugendliche übertragen das Virus mit einer "Secondary Attack Rate" von bis zu 25% in ihre Altersgruppe. Bei Kleinkindern, Schulkindern und Jugendlichen waren die Übertragungen in die gleiche Altersgruppe deutlich häufiger als zu Erwachsenen. Bei alten Menschen fand sich das gleiche Phänomen, auch hier wurde das Virus häufig an Gleichaltrige weitergegeben. Die übrigen Altersgruppen verbreiteten das Virus weigehend uniform (siehe Abbildung: auf der x-Achse ist das Alter des Indexfalles, auf der Y-Achse die Übertragungshäufigkeit zur jeweiligen Kontaktgruppe angegeben).
Die Fallsterblichkeit (Case-Fatality-Rate) lag bei 2.1%. Sie ist niedriger als in den meisten entwickelten Ländern, was auf die den hohen Anteil jüngerer Menschen in der indischen Bevölkerung zurückzuführen ist.
Die Ergebnisse dieser Studie können nicht zwanglos auf die hiesige Gesellschaft übertragen werden, dazu mögen die sozio-ökonomischen und kulturellen Unterschiede zu groß sein. Interessanterweise werden aber zwei, bereits aus anderen Untersuchungen bekannte Phänomene bestätigt: Die Bedeutung der Super-Spreader und die Beteiligung von Kindern am Infektionsgeschehen. Kinder sind sicher keine "Treiber" der Pandemie, das sind die Super-Spreader! Dennoch haben sie einen bedeutsamen Anteil an der Verbreitung der Infektion. Sie geben das Virus in recht hohem Maße an Gleichaltrige weiter, die es dann bei engeren Kontakt in Familien und das weitere Umfeld tragen können.
Entscheidend für die Verbreitung des Virus sind aber Super-Spreader und Infektions-Cluster! Hier helfen nur Kontaktvermeidung, rasche Nachverfolgung, Isolierung des Clusters und rigorose Quarantäne. Die Quarantäne auf "Verdacht" ist bei uns in Deutschland aus rechtlichen Gründen nur schwer umsetzbar. Bis ein Testergebnis vorliegt ist es aber schon oftmals zu spät, das Virus ist weitergetragen. Möglicherweise können schnelle Antigentests helfen, diese diagnostische Lücke zu verkleinern. Antigentest liefern in 20 Minuten ein Ergebnis und sind nicht an ein Labor und umständliche Logistik gebunden. Sie können in jeder Arztpraxis oder sogar an der "Haustür" bei einem Verdachtsfall in wenigen Minuten Gewissheit schaffen.
Es droht auch bei uns eine zweite Welle......

Der Sommer verlief glimpflich - wenig Infektionen, kaum Todesfälle. Das Virus hat jedoch nicht seine Gefährlichkeit abgelegt! Unter der Decke der vermeintlich geringen Infektionstätigkeit, breitete sich das Virus fast unbemerkt in der gesamten Bevölkerung und über die gesamte Fläche (mit wenigen zufälligen Ausnahmen) aus. Nachbarländer waren früher und sind schon viel schwerer betroffen. In Spanien, Frankreich, Holland explodieren bereits jetzt die Zahlen an Infizierten, schwer erkrankten Intensivpflichtigen und auch die Todesfälle nehmen zu. Die Arbeitsgruppe um die Göttinger Epidemiologin Viola Priesemann hat ihre Daten und Vorhersagen jetzt auf einem Pre-Print Server gestellt (siehe Download unten). Sie sagen für die zweite Oktoberhälfte und den November einen exponentiellen Anstieg der Infektionen und einen deutlichen Anstieg der Todesfälle voraus, sollte es uns nicht gelingen mit Beginn dieser zweiten Welle massiv gegen zusteuern. Die Krankenhäuser und die Intensivbetten werden sich wieder füllen.
Die Infektion wird wieder in die Risikogruppen eingetragen, weil die Gesundheitsämter mit der Nachverfolgung und Eindämmung von einzelnen Infektionen und Clustern überfordert sind.
Es liegt an uns allen durch Achtsamkeit, Rücksichtnahme und Vorsicht die Regeln im Umgang mit der SARS-CoV-2 Pandemie einzuhalten, um uns und unsere Mitmenschen nicht zu gefährden.
Meiden Sie Risikosituationen wie geschlossene Räume mit vielen Menschen, sagen Sie (Familien-) Feiern ab, verzichten Sie wenn möglich auf Reisen und tragen Sie konsequent Mund-Nasen-Schutz wenn es die Situation erfordert.
Wir kennen die notwendigen Manahmen, wir müssen sie aber auch umsetzen.
Ausblick auf Herbst und Winter- Wie geht es weiter in Kitas und Schulen?
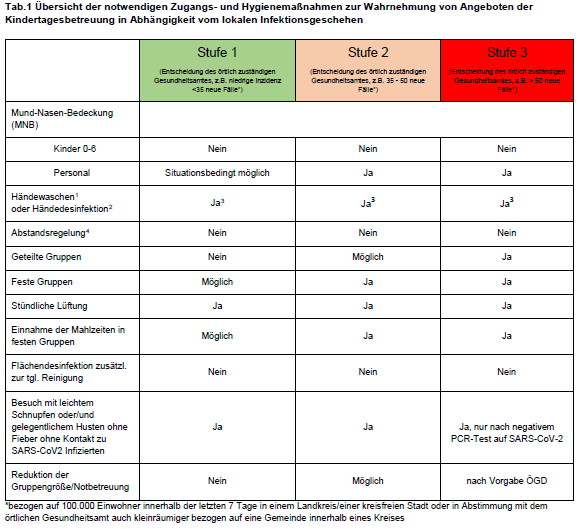
Die Sommerferien sind vorbei, Schulen beginnen mit Präsenzunterrricht, die Kindergärten und -krippen sind geöffnet. Wenngleich die Rolle der Kinder und Jugendlichen im Infektionsgeschehen noch nicht endgültig wissenschaftlich geklärt ist, besteht Konsens, dass Kindergärten und Schulen offen sein sollen. Zur Vorgehensweise sind in Bayern unter Federführung des LGL Handlungsempfehlungen erstellt worden. Hiermit soll einerseits die Pandemie unter Kontrolle gehalten, andererseits ein individueller Schutz vor der Infektion mit Covid-19 sichergestellt werden. Naturgemäß lassen sich in diesen Empfehlungen nicht alle Situationen des Alltags abbilden. Vorgesehen ist ein 3 - Stufenplan, der sich am allgemeinen Infektionsgeschen im Landkreis oder der Stadt orientiert. Unterschieden werden neben der Stufe 1 mit geringer Infektionstätigkeit, die Stufe 2 mit mehr als 35 Fällen / 100.000 Einwohner und der Stufe 3 mit mehr als 50 Fällen / 100.000 Einwohner.
In der folgenden Tabelle und den anschließenden Ausführungen sind die wichtigsten Maßnahmen zusammengefaßt.
Die vollständigen Leitfäden stehen unten als Download bereit.

Die kompletten Ausführungen können Sie hier herunterladen.

Kawasaki-Syndrom durch Covid-19?
Weltweit erregen Berichte zu einem atypischen Kawasaki - Syndrom nach Corona-Infektion bei Kindern aufsehen und führen zu großer Sorge bei Eltern. Das Kawasaki-Syndrom ist eine seltene entzündliche Erkrankung. Symptome sind hohes Fieber, Haut- und Schleimhautausschlag, Bindehautentzündung, Lymphknotenschwellung und gastro-intenstinale Symptome. Eine seltene schwere Komplikation sind Aussackungen der Herzkranzgefäße (Coronar-Aneurysmen) die Verkalken und sogar zu Infarkten führen können. Im Blut finden sich hohe Entzündungswerte. Die Erkrankung ist in Deutschland selten, es erkranken bei uns etwa 9 von 100.000 Kindern unter 5 Jahren, in Japan sind es 185/100.000 Kinder unter 5 Jahre. Dort wurde die Erkrankung von Dr. Kawasaki 1961 erstmals beschrieben. Die Ursache des Kawasaki-Syndroms ist unklar. Vermutet wird eine "überschiessende" Entzündungsreaktion z.B. auf virale Infektionen. Die Therapie umfasst Immunglobuline, Aspirin und Kortison. Die allermeisten Fälle heilen folgenlos aus.

Eine Studie im renommierten New England Journal of Medicine beschreibt nun eine Häufigung von Fällen eines Kawasaki-ähnlichen Krankheitsbildes bei Kindern in New York. Die Autoren nennen es "Multisysteme Inflammatory Syndrom in Children" (MIS-C). 95 Fälle bei Kindern und Jugendlichen zwischen 0 und 20 Jahren wurden registriert. Der Anteil an Schwarzen und Latinos war überproportional hoch. Das Durchschnittsalter lag bei 8 Jahren und damit deutlich höher als beim klassischen Kawasaki-Syndrom. Die Schwerpunkte der Symptomatik waren altersabhängig. Bei kleinen Kindern überwogen Haut- und Gastrointestinale Symptome, bei älteren Kindern und Jugendlichen war häufiger eine Herzmuskelentzündung zu finden. 80% mußten auf die Intensivstation, 10% wurden beatmet und 2/3 benötigten Kreislauf-Medikamente. Zwei Kinder (2%) verstarben im Rahmen des MIS-C.
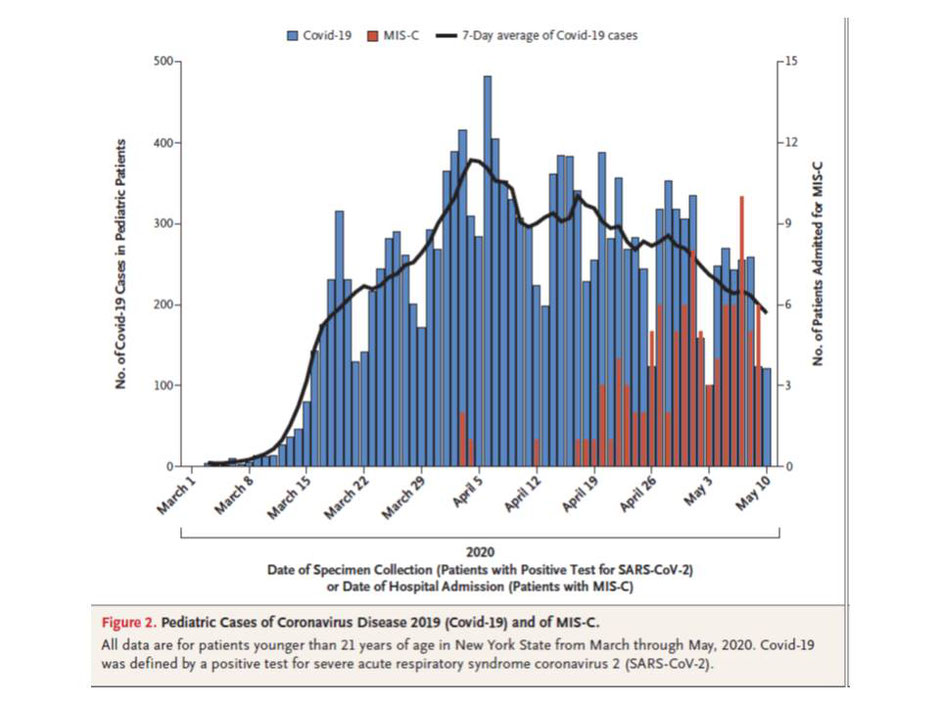
Das MIS-C ist nur sehr selten mit einer Corona-Infektion assoziert. Die Abbildung zeigt die täglich registrierten Fallzahlen von Kindern und Jugendlichen in NY zwischen 1 März und 10. Mai 2020. Die Zahl der registrierten Neuerkrankungen lag über viele Wochen bei etwa 300 / Tag. Da viele Kinder asymptomatisch bleiben oder nicht getestet werden dürfte die Dunkelziffer um ein Vielfaches höhes liegen. Das Entzündungs-Syndrom folgt der SARS-Cov-2 Erkrankung mit einer Verzögerung von ca. 1 Monat. Weniger als 1% der in New York mit Covid-19 positiv getesteten Kinder entwickelte später ein MIS-C Entzündungssyndrom. In den gesamten USA scheint die Rate noch niedriger zu sein. In China, wo die Infektion ja primär auftrat, wurden praktische keine Fälle von MIS-C beobachtet. Wenige Berichte gibt es aus Italien.
Insgesamt wissen wir bislang noch viel zu wenig über das neue Virus. Die Rolle des besonderen Entzündungssyndroms MIS-C ist bislang nicht klar. Die Berichte sind ernst zu nehmen, es gibt aber keinen Grund in Panik zu verfallen.
Insgesamt erkranken Kinder glücklicherweise nur selten schwer im Rahmen einer Covid-19-Infektion.

Wie ist die Rolle der Kinder im Infektionsgeschehen ?
Diese Frage wird insbesondere vor dem Hintergrund der nun anstehenden Öffnung von Schulen und Kitas kontrovers diskutiert. Bislang scheint sicher, dass Kinder weniger schwer als Erwachsene erkranken. Viele scheinen sogar asymptomatisch zu bleiben. Dennoch können sie natürlich das Virus weitergeben. Epidemiologische Studien zur Rolle der Kinder waren bislang schwierig. So wurde das Virus in den meisten Ländern durch Erwachsene die sich über Arbeitskollegen, im Urlaub oder in Menschenansammlungen (Karneval, Ischgl) infiziert hatten, in die Familien eingetragen. D.h. die Kinder standen am Ende einer Infektionskette und wurden, da sie häufig wenig symptomatisch waren und auch aus logistischen Gründen, selten getestet.
Ein erste repräsentative Erhebung zur Prävalenz von Antikörper gegen SARS - CoV -2 wurde jetzt vom Gesundheitsdienst in Schweden veröffentlicht. Es wurde also die "Durchseuchung" mit Covid-19 untersucht. Aufgeschlüsselt nach Altersgruppen und Regionen wurde so der Anteil derjenigen an der Gesamtbevölkerung ermittelt, die bereits eine Infektion durchgemacht haben und wahrscheinlich erst einmal immun sind. In der Zeit vom 27.4. bis 17.5. (KW 18 - 20) wurden die Antikörpertests durchgeführt. Die Qualität des Testverfahrens war vorher übeprüft worden und ist mit einer Sensitivität von 99,4% und einer Spezifität von 98.9 % sehr gut.
Die Gruppe der Kinder und Jugendlichen (0-19 Jahre) unterschied sich über den gesamten Zeitraum nicht signifikant von den Erwachsenen (20-64 Jahre). Bei alten Menschen war die Prävalenz glücklicherweiser niedriger. Interessent ist der Anstieg der Prävalenz bei den Kindern über die drei Untersuchungswochen. Die Prävalenzen liegen in der dritten Woche tendenziell über denen der Erwachsenen. Diese schwedische Studie ist wichtig, da sie das Alltagsgeschehen recht realistisch abbildet. In Schweden waren die Schulen nur für die Oberstufe geschlossen. Alle anderen Kinder besuchten unter den entsprechenden Vorsichtsmaßnahmen die Schulen und Kindergärten. Genau vor dieser Situation stehen wir jetzt in Deutschland. Dies bedeutet, dass die Kita- und Schulöffnungen natürlich unter besonderer Berücksichtigung der Hygieneregeln erfolgen sollten. Darüber hinaus muss durch häufiges Testen ein Infektionsherd möglichst frühzeitig erkannt und isoliert werden!
Die Studie gibt auch Auskunft zur sog. "Herdenimmunität". Selbst im "Hotspot" Stockholm, hier lag die Prävalenz über alle Altersgruppen bei 10.2%, ist man noch weit von einer ausreichenden Immunität der Bevölkerung entfernt.
Lässt sich eine neue Infektionswelle frühzeitig erkennen?
Aktuell ist in Deutschland das Infektionsgeschehen gut rückläufig. Die Zahl er Neuinfektionen liegt bundesweit in dreistelligen Bereich. In einzelnen Regionen sind kaum noch neue Fälle aufgetreten. Dies kann sich mit den Lockerungen im täglichen Leben dies rasch ändern. Die große Schwierigkeit besteht darin rasch auf Ausbrüche zu reagieren, um Infektionsketten zu unterbrechen. Doch es vergehen viele Tage, bis Infizierte erkannt und isoliert sind (s.u.). Asymptomatische Virusausscheider werden womöglich garnicht erfasst.
Hier könnte ein sehr origineller Ansatz helfen. Viele Viren und Bakterien werden mit Urin und Stuhl ausgeschieden. Sie überleben meist nicht lange, die DNA oder RNA kann aber nachgewiesen werden. Es ist bereits erfolgreich gelungen durch Analyse des Abwassers in in Klärwerken auf Infektionen, den Antibiotikaverbrauch oder sogar Drogenmissbrauch in einer Region zu schließen. Französischen Virologen gelang es jetzt, das Ausbruchsgeschen in Paris nachzuvollziehen. In Wasserproben aus Pariser Klärwerken konnte retrospektiv die nicht mehr infektiöse Virus-RNA von Covid-19 bereits nachgewiesen werden, bevor die Zahl der Patienten in den Kliniken Anstieg oder Todesfälle sich häuften (Abb.).
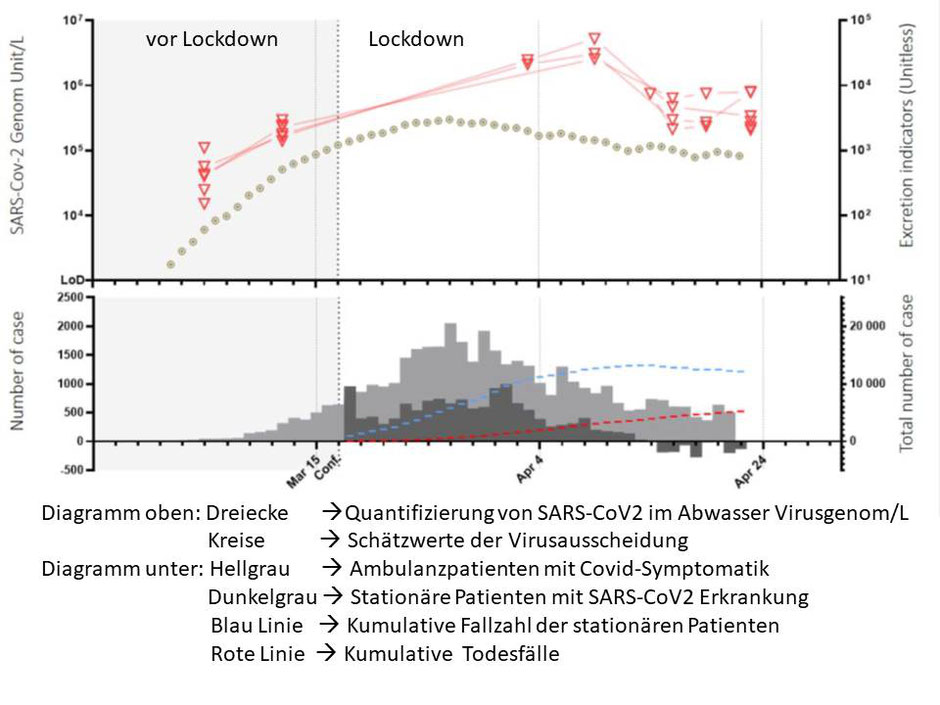
In Deutschland werden die Abwässer von ca. 96% der Bevölkerung in insgesamt 9105 Klärwerken aufbereitet. Diese engmaschige Netz könnte es ermöglichen Ausbrüche zu lokalisieren, bevor Patienten positiv getestet werden. Selbst symptomfreie Virusausscheider wären erfasst. So könnte detailliert in 294 Landkreisen und 107 kreisfreien Städten das Infektionsgeschehen regional ermittelt werden (Süddeutsche Zeitung 25.5.20).
.
.
.
Urlaub in Corona-Zeiten? - Geht das?
Nach dem langen "Lockdown" beginnt langsam in ganz kleinen Schritten die Normalität. Wir alle wünschen uns die Rückkehr in den Alltag. Viele denken schon an Sommerferien und Urlaub. Doch auch im Urlaub gelten die "Corona-Regeln". Das Virus läßt uns auch im Urlaub nicht los. Wenn Sie für den Urlaub planen, macht es Sinn die Infektionstätigkeit im Urlaubsgebiet anzuschauen. Daher hier zwei Internetseiten, auf denen Sie das Krankheitsgeschehen und die Infektionszahlen aktuell und detailliert verfolgen können.
Wenn Sie in Deutschland bleiben, erhalten Sie über das Dashboard des RKI detaillierte, täglich aktualisierte Zahlen bis auf die Ebene der Landkreise und Städte. Hier der Link zum RKI Dashboard.

.
.
Wenn Sie in das europäische Ausland wollen, erhält man ebenfalls für jedes Land aktuelle Zahlen, die sogar über das Krankheitsgeschehen in einzelnen Regionen des Urlaubslandes informieren. Hier der Link zum Euro-Covid-Dashboard

.
.
.
Wie infektiös sind Kinder?
Diese Frage beschäftigt uns alle aktuell sehr stark. Kitas und Schulen sind geschlossen. Kinder und Eltern wünschen sich eine baldige Rückkehr zur Normalität. Aber was passiert wenn Kindergärten und Schulen wieder öffnen? Droht uns dann eine neue Infektionswelle?
Kinder und Jugendliche sind in bisherigen Studien zu SARS-CoV-2 unzureichend repräsentiert. Es scheint dennoch gesichert, dass Kinder sich im gleichen Umfang wie Erwachsene infizieren können. Sie weisen aber häufiger keine oder nur milde Symptome auf. Bekannt ist auch, dass die Ansteckungsfähigkeit vorallem zu Beginn der Infektion am höchsten ist. Deswegen verbreitet sich das Virus rasch. Epidemiologische Studien zur Infektiösität von Kindern können allerdings momentan kaum durchgeführt werden, da Kinder sehr stark in ihren Kontakten eingeschränkt sind, Kitas und Schulen sind zu!
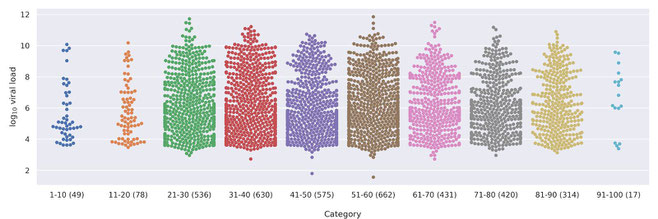
Der Virologe Prof. Drosten aus der Berliner Charité hat daher die Viruskonzentration in Abstrichen und Rachensekret als ein Surrogatparameter für die Ansteckungsfähigkeit untersucht. 3712 von 59.831 in Berlin untersuchten Personen waren SARS-CoV-2 positiv (6.2%). Hierunter waren 49 Kinder unter 10 Jahre und 78 Jugendliche von 11-19 Jahre. Ihre Viruslast unterschied sich in der statistischen Analyse nicht von den der anderen Altersgruppen (siehe Abbildung).
Kinder sind also wahrscheinlich ähnlich ansteckend wie Erwachsene.
Die Autoren schlußfolgern, dass die Öffnung von Kindergärten und Schulen vorsichtig erfolgen sollte, um eine neue Infektionswelle zu verhindern.
Hohe "Attackrate" bei älteren Schülern!
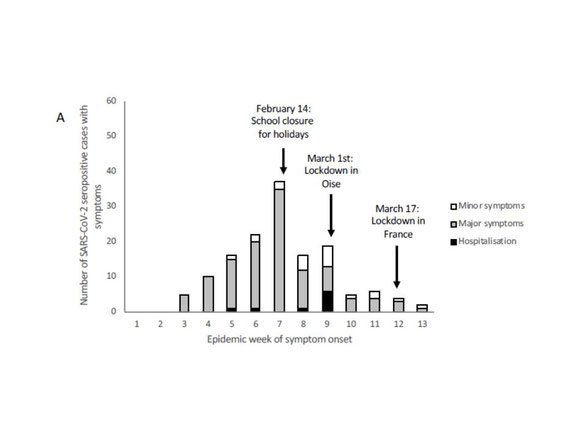
In einer Schule der nordfranzösischen Stadt Oise wurde eine Covid-19 Antikörperstudie bei Oberstufen-Schülern, deren Familien und dem Personal der Schule durchgeführt. Von 1132 Schüler, 130 Lehrer und andere Mitarbeiter der Schule und 345 Eltern wurden 661 Personen auf Antikörper gegen Covid-19 untersucht. Alle beantworteten einen umfangreichen Fragebogen zur Erkankungen und Symptomatik in den vorangehenden Wochen. 171 Personen waren positiv für SARS-CoV-2, das entspricht einer "Infection-attack-rate" (IAR) von 25.9%. Bei den Schülern war die IAR mit 40.9% am höchsten, innerhalb der Familie lag die Ansteckungsrate bei 10.9%. Dies liegt in der gleichen Größenordnung wie in einer chinesichen Studie aus Wuhan (Qifang s.u.). Mit Beginn der regulären Schulferien am 14.2.20 war die Rate der Infektionen stark rückläufig und verringerte sich nach dem allgemeinen Lockdown in Oise noch weiter.
Die Studie belegt die Bedeutung der Schulen als eine mögliche Infektionsquelle für SARS-CoV-2. Schulöffnungen sollten also mit Vorsicht unter strengen Abstandsregeln und Hygieneauflagen erfolgen.
Was bringen Mund-Nase-Masken?
Der Nutzen von einfachen Gesichtsmasken wurde in den letzten Wochen kontrovers diskutiert. Sie sind in ihrer Effektivität natürlich nicht mit FFP2 - Masken vergleichbar. Ein positiver Schutzeffekt ist aber zu erwarten. Dementsprechend empfielt das RKI das Tragen der Masken und auch die Bundesregierung hat die Nutzung dringend angeraten. In einem kleinen Experiment haben amerikanische Forscher vom National Institutes of Health, Bethesda, USA, den Effekt einer einfachen Mund-Nasen-Maske dargestellt. Mit Hilfe eines Lasers wurden die kleinen Tröpfchen visualisiert, die schon bei normalen Sprechen entstehen. Die Maske verhindert effektiv die Ausbreitung der kleinen Speichel- und Sekrettropfen. Dies ist im Video schön zu sehen: ( Video , New Engl. J Med. 2020).
Quintessenz: Tragen Sie Masken: Beim Einkauf, in Bus oder Bahnen, wenn Sie engeren Kontakt nicht sicher vermeiden können!
Symptomatik einer Corona-Virus Infektion (COVID-19, SARS-CoV-2)
Zu Beginn kann sich die Infektion wie eine gewöhnliche Erkältung mit (trockenem) Husten und Fieber zeigen. Seltener ist auch Durchfall ein Symptom. In schweren Fällen kann sich eine Lungenentzündung entwickeln und Atemnot hinzukommen. Die Inkubationszeit des neuen Coronavirus liegt nach derzeitigem Wissensstand zwischen zwei und 14 Tagen.

Hintergrund-Informationen zur aktuellen Pandemie!

In einer weiteren Studie aus China (Lu X et al., NEJM 2020) wurde die Ansteckungshäufigkeit und Schwere der Erkrankung bei Kindern untersucht. Von 1391 Kindern mit Kontakt zu positiv getesteten Personen waren 171 (12.3%) ebenfalls positiv für SARS-CoV-2. Das Durchschnittsalter lag bei 6.7 Jahren. 41.5% hatten Fieber, 48.5% Husten, 46.2% einen roten Rachen. 27 Kinder (15.8%) waren ohne spezifische Symptome. 3 Kinder mussten beatmet werden (alle mit Vorerkrankungen), ein Kind verstarb.
Auch in dieser Studie waren die Kinder überwiegend mild oder garnicht krank.
Dies sind erste Daten zur Ausbreitung, Symptomatik und Infektiösität. Insgesamt ist es sicher noch zu früh für eine valide Beurteilung der Situation.
Hohe Dunkelziffer
Was sind Coronaviren?
Aktuell sind 52 verschiedene Genome der sog. "SARS-like-viruses" identifiziert und es werden täglich mehr!
Im Jahr 2002/2003 kam es in China zu einer ersten Infektionswelle mit Coronaviren (SARS-CoV), in der Graphik unten gelb dargestellt. Die Patienten entwickelten in vielen Fälle eine schwere Lungenentzündung mit Atemversagen. Daher die Bezeichnung"Severe Acute Respiratory Syndrom" = "Schweres Atemnotsyndrom". Die Sterblichkeit war recht hoch, vorallem bei Älteren und Menschen mit Vorerkrankungen.
Das ursprüngliche Reservoir der Viren liegt im Tierreich. Das Virus wurde in Fledermäusen und Gürteltieren nachgewiesen (in der Graphik blau). Von dort ist es auf den Menschen übergetreten. SARS-CoV hat sich auch im menschlichen Atemtrakt vermehrt und ist von dort von Mensch zu Mensch übertragen worden. Dieses geschah vorallem in tiefen Regionen der Lunge und war daher nicht sehr infektiös, weil es diesen Patienten bereits sehr schlecht ging und sie isoliert behandelt wurden. Dies ist bei der aktuellen Infektionswelle anders.
Das neue Coronavirus SARS-CoV-2 (in der Graphik rot) vermehrt sich bereits im Nasen-Rachen-Raum stark. Dort führt es NICHT zu schwerer Symptomatik, wird aber sehr leicht auf Mitmenschen übertragen. Nur wenige Menschen erkranken schwer, wenn die Viren in der Lunge zu einem Atemversagen führen. Gefährdet sind wieder vorallem ältere Menschen und Patienten mit Vorerkrankungen. Kinder und Jugendliche scheinen (nach jetzigen Erkenntnissen) weniger oft und weniger schwer zu erkranken.

Weltweite Forschungsaktivitäten
Ein weltweites Netzwerk von Virologen, Epidemiologen und anderen Medizinern forscht mit Hochdruck zu den Coronaviren. Hierzu werden molekularmedizinische Daten zur Genetik und Biologie der Viren mit epidemiologischen Daten und klinischen Erkenntnissen verknüpft. Ziel ist es die neue Epidemie zu verstehen, die Ausbreitung des Virus zu stoppen (was wahrscheinlich nicht mehr gelingen wird) und vorallem ein Impfstoff oder eine Therapie zu entwickeln. Doch dies braucht Zeit.
Die offiziellen Fallzahlen sind nur die "Spitze des Eisberg"!
Die Dynamik des Ausbreitung spricht dafür, dass bereits sehr viel mehr Menschen weltweit erkrankt (und wieder gesund!) sind. Wir haben es mit einer Pandemie zu tun.
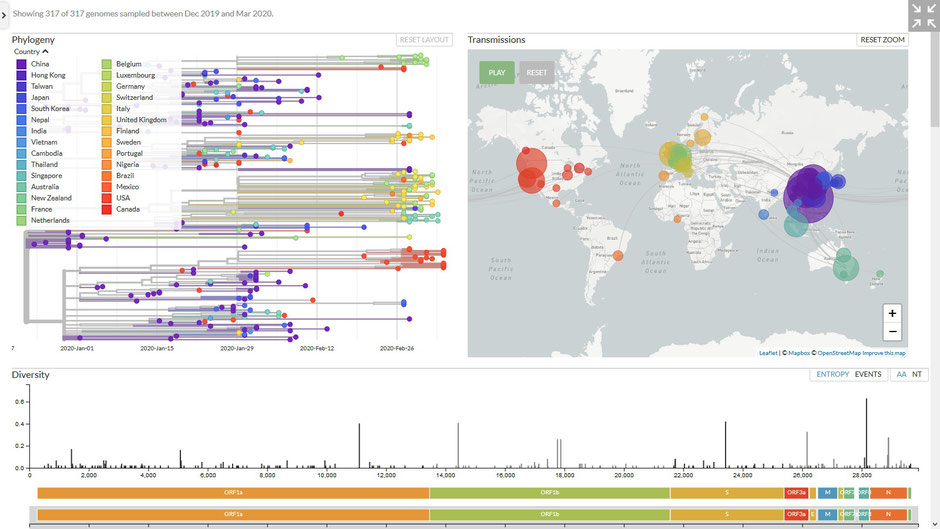
Das neue Corona-Virus SARS-CoV-2
Die Abbildung zeigt die "Verwandschaft" der Viren, die für die aktuelle Pandemie verantwortlich sind. Alle Infektionen lassen auf ein CoV19/SARS-CoV-2-Virus zurückverfolgen. Bislang sind nur wenige Mutationen aufgetreten. Das ursprüngliche Virus ist im November oder Dezember 2019 wahrscheinlich von Fledermaus oder Gürteltier auf den Menschen übergegangen, vermehrt sich im Nasen-Rachen-Raum und hat sich seitdem von Mensch-zu-Mensch weiterverbreitet.
